主な対象疾患と治療法
虚血性心疾患
虚血性心疾患とは、心臓の筋肉に対して栄養を送っている血管である冠動脈の血流が低下する病気です。虚血性心疾患では胸が痛い・締めつけられるなどの症状や、心筋が虚血にさらされることによっておこる心不全、不整脈といったさまざまな心臓の問題を起こすことがあります。
原因の多くは動脈硬化であり、冠動脈の血管壁に脂肪などの塊(プラーク)がたまることで血管の内側が盛り上がり、冠動脈の血流を低下させます。
虚血性心疾患の中には、一定の運動で虚血発作が起こるが普段は症状が安定している労作性狭心症のように、直ちに生命の危険には直結せず外来で診療可能な場合もあります。
また、これまでなかった虚血発作が新たに起こるようになったり、普段の虚血発作の症状が短期間に悪化・持続したり、安静時に突然虚血発作を起こすような場合には、不安定狭心症や急性心筋梗塞の可能性があり、命に関わることもあるため緊急での対応が必要になります。
検査
虚血性心疾患が疑われた場合には、基本的な心電図検査以外に、以下のような検査をおこないます。
- 運動負荷心電図検査
- 心臓に運動負荷をかけた状態で心電図を記録する検査です。負荷時の心電図変化や自覚症状などから総合的に虚血の有無を調べます。
- 冠動脈CT検査
-
造影剤を投与してCT撮影をおこなうことで、冠動脈狭窄の有無、動脈硬化の程度などを調べる方法です。心臓は絶えず動いている臓器ですが、心電図でタイミングを合わせてCT撮影をおこなうことでブレのない画像を得ることができます。
またCT検査は直接虚血を評価するのではなく、冠動脈の形態的な特徴を評価する検査であり、当院では他の虚血を評価する検査と組み合わせて総合的に評価し治療方針を決定しています。 - 心臓核医学検査
- 運動または薬物負荷時にアイソトープと呼ばれる放射性物質で標識した薬剤を投与し、心筋への薬剤の集まり具合を撮影し診断をおこなう検査です。虚血があるかだけではなく、虚血の範囲や程度も評価することができます。
- 冠動脈造影検査
-
他の検査で虚血性心疾患が疑われた場合やさらに詳しく調べて今後の治療方針を決定するためにおこなう検査です。入院しておこなわれる検査で、カテーテルと呼ばれる細い管を冠動脈に挿入し、造影剤を注入することで、冠動脈の形態的な特徴が最も詳しく評価できます。
冠動脈の狭窄がそこまで高度ではない(中等度狭窄)場合には、先端に圧センサーがついた細く柔らかいワイヤーを用いて冠動脈内圧を測定することで心筋虚血を評価する冠血流予備量比(FFR)検査をおこないます。
また冠動脈が痙攣することでおこる冠攣縮性狭心症の誘発検査などを追加しておこなうこともあり、正確な疾患評価と治療方針の決定をおこなっています。
治療
検査によって治療が必要と判断された病変に対しては、おもに以下の治療方法で検討されます。
- 薬物治療
-
虚血性心疾患治療の基本は薬物治療です。血液をサラサラにする抗血栓薬や虚血を改善するための冠血管拡張薬、動脈硬化の進行に強い影響がある悪玉コレステロールを低下させる薬などを処方します。
薬物療法では不十分な場合には心筋への血流を回復する血行再建術(冠動脈カテーテル治療・バイパス手術)をおこないます。 - 冠動脈カテーテル治療
-
動脈硬化によって狭窄または閉塞した血管を広げて血流を回復させる治療法です。
狭窄部分でバルーン(風船)を膨らませて狭窄を拡張します。多くの場合、ステント(金属)を留置します。当院では冠動脈の大きさや動脈硬化の程度を血管内超音波(IVUS)や近赤外線をもちいた光断層撮影法(OCT)で正確に評価し治療をおこなっています。
通常のバルーンでは十分な拡張が得られないような動脈硬化が進行し非常に硬くなった病変に対しては、先端にダイヤモンドの粒を装着した丸い金属を高速で回転させて削る治療(ロータブレーター)や、先端にクラウンと呼ばれるダイヤモンドで構成された部分を軌道回転させて削る治療(ダイヤモンドバック)などをもちいて良好な結果を得られるように努めています。
多量の血栓を有する病変などに対しては、レーザー光線を当てて病変を減量させるエキシマレーザーカテーテルをもちいた治療も可能です。 - 冠動脈バイパス手術
-
冠動脈バイパス手術は冠動脈狭窄部分の末梢側に身体の他の血管を外科的につなぎ、狭窄部を通らずに心筋に血流を確保する方法です。
カテーテル治療かバイパス手術かの選択に関してはさまざまな要因を考慮する必要があります。当院では循環器内科と心臓血管外科との合同カンファレンス(診療会議)を定期的に開き、多方面から検討し最善の治療をおこなえるように努めています。
閉塞性動脈硬化症
(末梢動脈疾患)
閉塞性動脈硬化症(末梢動脈疾患)は、近年動脈硬化疾患の増加と共に増加傾向です。当院ではABIなどの生理機能検査に加え、CTやMRI、エコーなど画像検査も踏まえ診断をおこないます。
比較的軽症の方には、まず薬物療法や運動療法などをおこないその効果を確認します。しかし、薬物療法などの保存的治療が有効でない方や病状の進んでしまっている方(重症下肢虚血など)には血行再建治療をおこないます。
病変の適応や患者背景などを考慮の上、カテーテルによる血行再建術は循環器内科でおこない、動脈バイパス手術や内膜摘除術については心臓血管外科に依頼しています。
とりわけ進行した病期では複数の疾患を抱えた患者さんが多くなり、血行再建のみでの改善が難しいことが少なくありません。そのため、循環器内科や心臓血管外科のみならず、糖尿病科や皮膚科、形成外科、腎臓内科、感染症科、精神科、緩和ケア科など複数の科と連携しながら治療を進めていきます。
さらに、診療科のみならずリハビリテーションなど多職種のチームや専門家を含めた包括的かつ集学的な治療を、ガイドラインに準じておこなっていきます。
肺高血圧症
当院では2017年に肺高血圧症専門外来を開設し、毎週木曜日と金曜日に専門外来をおこなっております。年々患者様の御紹介も増加しており、DPCデータからみる肺高血圧症の症例数では神奈川県内随一、全国でもTOP10に入る施設となっております。
慢性血栓塞栓性肺高血圧症(CTEPH)に対するカテーテル治療(バルーン肺動脈形成術:BPA)に力を入れていることが特徴です。
また肺高血圧症の原因疾患は非常に多岐にわたるため、膠原病内科や呼吸器内科を中心とした院内連携や、ヒックマンカテーテルを留置してのエポプロステノールの持続静注療法が可能な施設として、神奈川県内の基幹病院との病病連携にも力を入れております。
増え続ける難病『慢性血栓塞栓性肺高血圧症(CTEPH)』を御存知でしょうか?

器質化した血栓により肺動脈が狭窄・閉塞し、肺血流分布ならびに肺循環動態の異常が6ヵ月以上にわたって固定している病態を慢性肺血栓塞栓症と呼び、その中で平均肺動脈圧が25mmHg以上の肺高血圧症(PH)を合併している症例が慢性血栓塞栓性肺高血圧症(ChronicThromboEmbolic Pulmonary Hypertension:CTEPH)と定義され、PHの分類では第4群に分類されます。
急性肺塞栓症からの移行が0.1~9%にあるとされる一方で、明らかな急性肺塞栓症の既往がない例が25~75%にみられるとの報告もあり、正確な発症機序は未だ不明ですが、急性肺塞栓症例では常にCTEPHへの移行を念頭に置くことが重要です。
日本においては指定難病の一つであり、2019年度の特定医療費受給者数は4,160名で有病率は人口100万人あたり33.0名、疾患認知度の上昇や、治療の発展にともなう予後の向上などを背景に、毎年約300人ずつ増加しています。
CTEPHに対するカテーテル治療:バルーン肺動脈形成術(BPA)に力を入れています
BPAはバルーンカテーテルを用いて肺動脈の狭窄や閉塞を物理的に解除する治療法です。
CTEPHではほぼ全ての肺動脈に病変が存在するため、一度に全ての病変を治療することは困難であり、1症例あたり4~6回程度のBPAを必要とします。日本の専門7施設308人の多施設研究のデータでは、平均肺動脈圧はBPAにより43.2mmHgから24.3 mmHgに改善しておりました。
当院のデータでも38.8mmHgから20.0mmHgへと著明な改善を認め、在宅酸素も約6割の患者様で離脱できており、良好な治療成績です。
BPAは、CTEPHが稀少疾患であること、充分な治療効果と合併症のマネージメントに経験が必要なことなどから、充分に経験のある施設で実施されることが望ましいと考えられ、日本循環器学会により全国に17のBPA指導施設が定められており、当院もそのうちの一つに認定されています。
CTEPHは稀な疾患で進行性の難病であり、早期に診断および治療がおこなわれない場合不幸な転帰をもたらします。急性肺塞栓既往のある方や、原因不明の労作時息切れを認める方では、症状および各種検査所見からCTEPHの疑いを常に持ち、疑われる場合には確定診断・治療のために早期に肺高血圧症専門外来へご紹介いただければと思います。
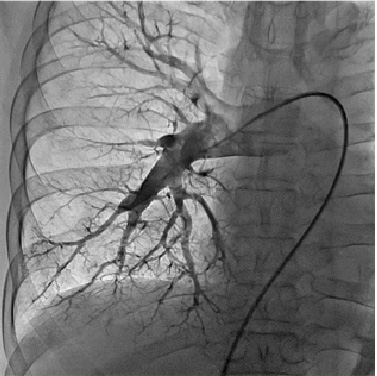
心不全

あらゆる循環器疾患は最終的に心不全という病態に至ります。そのため心不全患者の治療は、その原因となった虚血性心疾患、弁膜症、不整脈の治療と切り離すことはできず、各領域のスペシャリストの先生方と綿密なディスカッションをしながら方針決定していきます。当院では入院中から退院後につなぐ、主治医、看護師、理学療法士、栄養士を中心とした心臓リハビリテーションを切れ目なくおこない、再入院や病態の進行をくい止めるべく診療に当たります。
一方、大学病院特有の事情として心筋症などの心筋疾患も少なくなく、当院では近年高齢化にともない急増している、トランスサイレチン型心アミロイドーシスの診療をおこなっています。同疾患にはトランスサイレチン安定化剤が疾患進行予防に有効で、当院は2023年1月現在、神奈川県内9施設で認められているトランスサイレチン安定化薬(ビンダケル®️)導入施設(認定医師:小西正紹)の一つとなっています。
心アミロイドーシス疑いで紹介受診される患者さんの中にはAL型アミロイドーシスの患者さんもおられ、そのような場合は血液内科と連携し、化学療法を開始します。
不整脈
近年、不整脈疾患に対する治療の進歩は目覚ましいものがあります。
不整脈には頻脈性不整脈と徐脈性不整脈があり、頻脈性不整脈の治療法としては、抗不整脈薬と高周波カテーテル心筋焼灼術(カテーテルアブレーション)があります。
最近、多くの不整脈はカテーテルアブレーションにより根治が可能になってきました。
心房細動の多くは肺静脈の異常な電気興奮が原因で起こることが分かってきました。そこで、カテーテルアブレーションにより、肺静脈の異常な電気興奮が心房に伝わらないようにすることで(肺静脈隔離術)治すことができるようになりました。
最近では、マーシャル静脈へのエタノール注入をおこなう化学的アブレーションを導入し、難治性の心房細動や心房頻拍に対しての治療に取り組んでいます。
また、当院での特徴としては、以前は成功率が低かった心筋梗塞など器質的病変をともなう心室頻拍についても近隣の病院からご紹介いただくことが多く、カテーテルアブレーションによる成功率が格段に高くなってきました。しかし、時に心外膜側に不整脈源が存在することがあり、高難度医療技術の心外膜アブレーションの導入をおこない、難治性心室頻拍に対する治療にも取り組んでいます。
心房細動、心房粗動、上室性頻拍、心室頻拍などに対するカテーテルアブレーションは年間約200例施行、入院は通常4日間で、退院と同時に日常生活が可能です。
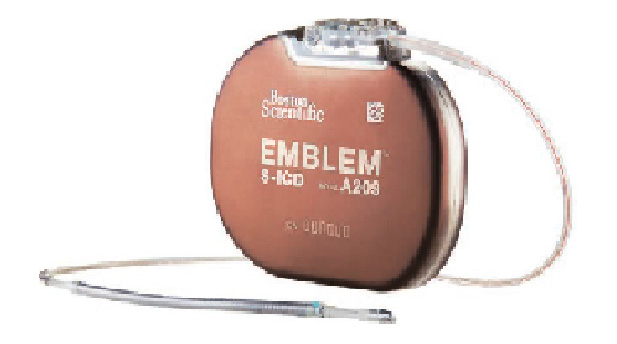
植込み型デバイス治療としては、ペースメーカー植込み術、植込み型除細動器(ICD)植込み術、慢性心不全に対する両心室ペースメーカー(CRT-D、CRT-P)植込み術などの治療をおこなっており、最近では、カテーテルを用いてペースメーカーを心臓内に直接留置するリード線の無いペースメーカー(リードレスペースメーカー)植込みや、リード線を心臓内に入れず全て皮下に留置する完全皮下植込み型除細動器(S-ICD)植込みを本邦でも早期に導入をおこない、最先端のデバイス治療をおこなっています。
ペースメーカー植込み術は年間約100例実施、ICD、CRT-D、CRT-P植込み術の合計症例は年間約50例です。
これらの治療の発達とともに問題となっているデバイス感染症に対する治療法として、リード線周囲の癒着組織を蒸散して、開胸せずに低侵襲に抜去可能なエキシマレーザーによる経皮的リード抜去術がありますが、当院は神奈川県内でも数少ない実施施設となっています。

先天性心疾患

先天性心疾患に対する手術方法や薬物治療の発展により、現在は先天性心疾患の子供の90%以上が成人期に到達することができるようになりました。一方で、手術を受けられていなかったり、受けていても成人期以降に合併症や続発症、不整脈や心不全を発症し、再手術が必要となる場合もあり、成人期以降も経過観察が必要です。また、妊娠・出産や成人特有の問題を抱えることも少なくなく、循環器内科の医師が成人先天性心疾患(ACHD)診療に参加することが近年求められています。
当院では2016年からACHD外来を開設し、心房中隔欠損症などの単純奇形から、単心室症、フォンタン術後などの複雑心奇形に至るまで幅広く診療にあたっています。
診療においては小児循環器科、心臓血管外科だけでなく、全身臓器の合併症に対しては各診療科と、女性の妊娠出産においては産婦人科と密に連携を取り、適切な医療を提供できるよう体制を整えています。
症例数・治療成績
| 症例 | 2021年度(件) |
|---|---|
| PCI(経皮的冠動脈形成術) | 419 |
| EVT(末梢血管カテーテル治療) | 76 |
| TAVI(経カテーテル的大動脈弁置換術) | 110 |
| 心筋カテーテルアブレーション | 262 |
| 永久ペースメーカ植え込み術 | 130 |
| ICD(植え込み型除細動器) | 30 |
| CRTD(両心室機能ペーシング付き除細動器) | 26 |
| BPA(バルーン肺動脈形成術) | 51 |
| 心筋生検 | 63 |
横浜市立大学附属病院、横浜市立大学市民総合医療センターによる症例数・治療成績
